¿Que es la encefalitis?
- Consejo Mexicano Neurociencias

- 2 sept 2018
- 8 Min. de lectura

DEFINICIÓN
La encefalitis es un proceso inflamatorio del sistema nervioso central, asociado a una evidencia clínica de una disfunción neurológica, debido a múltiples agentes etiológicos, fundamentalmente virus.
La contigüidad de las estructuras del SNC, hace que se presenten cuadros mixtos, de modo que la infección suele afectar al cerebro y a estructuras próximas al mismo como meninges (meningoencefalitis), pudiendo en otros casos afectar exclusivamente al cerebro (encefalitis) o a la médula espinal (mielitis o encefalomielitis).
EPIDEMIOLOGÍA
La incidencia de encefalitis en la población general es de 0,3-0,5/100.000.
En la infancia la incidencia es más alta, unos 5-10 casos/100.000 niños, alcanzando en el primer año de vida hasta 17 casos 100.000 niños.
Actualmente la incidencia ha disminuido debido a la vacunación infantil sistemática frente a sarampión, rubéola, parotiditis y polio, así como frente a otras infecciones como la producida por el virus varicela zoster (VVZ) y el de la gripe. El mejor control sanitario y medioambiental de los vectores transmisores de organismos etiológicos implicados en esta enfermedad y el de otras infecciones como la producida por el virus de la inmunodeficiencia humana (VIH), también ha hecho disminuir su incidencia. Desde el punto de vista epidemiológico hay que tener en cuenta que muchas encefalitis son estacionales, como las producidas por enterovirus, más frecuentes a finales de verano y otoño, y con una incidencia mayor en menores de 15 años. Otros casos están causados por agentes infecciosos cuya incidencia depende de la localización geográfica (arbovirus en América, Rickettsia en EE.UU. y centro Europa, etc.) y por el ciclo biológico de los vectores transmisores (garrapatas, insectos o mosquitos).
Recientemente se han descrito en nuestro medio, en época estival, meningoencefalitis secundarias al virus de la Toscana, arbovirus transmitido por la picadura de un Phlebotomus.
Debe conocerse la existencia de encefalitis endémicas regionales, como la rabia, entre otras, teniéndose en cuenta ante viajeros procedentes de estas zonas(2,6). Algunas de estas meningoencefalitis han sido descritas en España debido a la introducción de la infección por animales (aves selváticas) como es el caso de la meningoencefalitis por el virus del Nilo Occidental.
La encefalomielitis post infecciosa o encefalomielitis aguda diseminada (EMAD) es otra forma de encefalitis que se caracteriza por un proceso desmielinizante agudo, que se produce después de infecciones por diversos virus (gripe, varicela, virus exantemáticos) y Mycoplasma. La edad de mayor afectación es los 5-6 años, y excepcionalmente puede originarse tras vacunación, habiendo sido documentada con casi todas las vacunas, pero siendo más frecuente después de la triple vírica, y pudiéndose desarrollar hasta 3 meses después de la inmunización, la incidencia en estos casos es de 1-2/1.000.000(2,9-13).

ETIOLOGÍA
Se identifica un agente infeccioso entre el 15 y el 69% de los casos de encefalitis infantiles(2,14-18), pudiéndose orientar la etiología según la edad del paciente. En el periodo neonatal las causas se especifican el la tabla I. Después del periodo neonatal la etiología más frecuente es la infección por enterovirus como echovirus(7,9,11,30), y coxackie B5(19). Estas encefalitis son de evolución benigna, si bien, en algunos casos pueden tener mayor morbimortalidad, como ocurre con el serotipo 71. Recientemente se ha descrito como causa frecuente de encefalitis en época estival al virus de la Toscana. Otras etiologías son la infección por el grupo de los herpes virus, sobre todo los alfa virus virus herpes simple (VHS) y virus varicela zóster (VVZ), y en menor frecuencia, otros herpes virus como VHH6, VHH8, y virus de EpsteinBar.
Microorganismos implicados con menos frecuencia en la etiología son otros virus como el de la parotiditis epidémica, rubéola, VRS, parainfluenza, influenza, adenovirus, hepatitis A y B, VIH y rabia.
Debido a la falta de erradicación de la infección por el virus del sarampión, éste sigue siendo la causa más importante en todo el mundo de encefalitis postinfecciosa y afecta a 1/1.000 casos de sarampión.
La encefalitis puede producirse también por bacterias como Bartonella o Mycoplasma. Otros microorganismos que pueden producir encefalitis son treponemas, Leptospira, Brucella, tuberculosis, Listeria, Rickettsia. Ocasionalmente la encefalitis puede ser una forma de presentación de infecciones como cryptococosis, histoplasmosis, blastomicosis o coccidiodomicosis (Tabla I). En los niños procedentes del trópico deberían tenerse también en cuenta Plasmodium, Tripanosoma, etc.
CLÍNICA
La clínica que es la base del diagnóstico, consiste en una alteración de la función cerebral, manifestándose como alteraciones del comportamiento u otros síntomas neurológicos como déficits motores (ataxia y otras alteraciones del movimiento), alteración de pares craneales, parestesias, convulsiones, así como alteración del nivel de conciencia, siendo éste el síntoma capital, con somnolencia o letargia que, en casos graves, progresa a coma y muerte.
En la encefalitis infecciosa la fiebre es un síntoma que permite diferenciarla de otras causas que producen encefalopatía que pueden cursar de forma similar.
Actualmente se están considerando formas de presentación subagudas cuyas manifestaciones clínicas son atípicas o incompletas, con ausencia de fiebre en los primeros días, o manifestándose con síndrome meníngeo, letargia o alteración leve del comportamiento como únicos signos de presentación inicial. Es importante reconocer estas formas a tiempo para instaurar un tratamiento precoz y, con ello, mejorar el pronóstico de la enfermedad.
La encefalitis postinfecciosa se caracteriza porque una semana después de un cuadro febril con infección respiratoria, una enfermedad exantemática en remisión, o una vacunación reciente, se presenta la afectación neurológica de forma aguda. La sintomatología es de instauración más brusca que en la encefalitis aguda.
Lo más característico y persistente en estas formas son las convulsiones.
Existen variantes hemorrágicas que cursan de una forma mucho más grave que la habitual. En estos casos debe hacerse el diagnóstico diferencial con esclerosis múltiple, neuritis óptica, mielitis trasversa y neuromielitis óptica o enfermedad de Devic.
En el paciente inmunodeprimido la encefalitis puede dar un curso más subagudo o crónico, dando lugar a desmielinización, con atrofia y pérdida neuronal.
Estos pacientes pueden tener unos agentes etiológicos diferentes (Tabla III).
DIAGNÓSTICO
Se debe tener un alto índice de sospecha, siendo la clínica la base para hacer el diagnóstico para reconocer precozmente y tratar aquellos casos que lo precisen.
Los neonatos tienen una respuesta ines pecífica y limitada a las diferentes agresiones, por eso debe considerarse la posibilidad de encefalitis en cualquier niño con fiebre, rechazo del alimento, irritabilidad, convulsiones, letargo o sepsis. Se deben valorar los antecedentes maternos como son la fiebre intraparto o perinatal, lesiones herpéticas genitales o infecciones durante el embarazo. Se realizará punción lumbar para cultivo de virus, bacterias y PCR de virus, fundamentalmente.
Se debe instaurar tratamiento empírico de forma precoz con aciclovir IV si hay alteración hepática con sospecha de afectación multisistémica. Se pueden realizar otras pruebas para apoyar el diagnóstico [electroencefalograma (EEG) y resonancia magnética (RM)].
Fuera del periodo neonatal, en niños mayores la sintomatología suele ser más específica de la enfermedad. En la historia clínica debe recogerse la presencia de fiebre y la forma de instauración y progresión del cuadro clínico, así como antecedentes de vacunación reciente, enfermedades exantemáticas en los días previos, infección respiratoria aguda, etc.
Deben buscarse antecedentes epidemiológicos, época del año, picaduras de insectos o garrapatas, procedencia o viajes recientes a zonas endémicas de encefalitis.
En la exploración física se buscarán signos de inflamación parotídea, lesiones cutáneas (eritema crónico migrans, petequias) lesiones de picaduras, hepatoesplenomegalia, faringitis, poliadenopatías, sintomatología respiratoria, etc. La exploración neurológica debe ser exhaustiva, valorando estado de conciencia (escala de Glasgow) alteraciones motoras o sensitivas y de los pares craneales, movimientos anormales, debiéndose realizar reevaluaciones periódicas.
En las exploraciones complementarias se hará estudio del LCR, cuyo grado de alteración no se correlaciona con la gravedad del cuadro. Suele existir leucocitosis en cifras bajas de predominio linfocítico (< 200 células/ml), la glucorraquia suele ser normal y la proteinorraquia normal o discretamente elevada. Las técnicas de PCR en LCR son las técnicas de elección para realizar el diagnóstico etiológico de la encefalitis, teniendo una alta sensibilidad (> 95%) y especificidad (100%)pudiéndose amplificar el genoma de enterovirus, virus del grupo herpes (HSV1, HSV2, CMV, HHV6,HHV7, EBV) y algunos arbovirus, así como otros microorganismos como Bartonella, Mycoplasma, VIH. La PCR asimismo se puede utilizar como control seriado para monitorizar el tratamiento.
El cultivo de virus puede ser de utilidad, aunque tiene poca sensibilidad en el caso de encefalitis por herpes simplex en niños mayores de 6 meses y en adultos. La RM es la prueba de imagen de elección para el estudio de infecciones del SNC.
Detecta antes que la tomografía axial computarizada (TC), los cambios en el parénquima cerebral y define con mayor exactitud la extensión. Puede detectar precozmente lesiones desmielinizantes, lo que permite diferenciar una lesión aguda de una encefalitis postinfecciosa. El TC es útil para realizar diagnóstico diferencial con otros procesos intracraneales (abscesos, tumores intracraneales). El EEG suele manifestar alteraciones con descargas localizadas o difusas sobre un ritmo de base lento, que suelen preceder a las lesiones que aparecen en RM y el TC. Tiene una sensiblidad del 65-100%. El estudio serológico en la fase aguda de la enfermedad y en la de convalecencia no ayudan en el diagnóstico agudo, pero es útil para el diagnóstico retrospectivo y estudios epidemiológicos. Se puede detectar producción intratecal de anticuerpos, analizando el índice de albúmina/globulinas en LCR, muy útil en la panencefalitis por el virus del sarampión. Se puede también cuantificar la aparición de bandas oligoclonales, lo cual nos orienta a una EMAD, si bien también puede encontrarse en esclerosis múltiple y otros procesos desmielinzantes del sistema nervioso central. La biopsia se podría utilizar; es una técnica muy invasiva que está en desuso, pero cuya indicación sería en pacientes muy graves, con mala evolución clínica a pesar del tratamiento con aciclovir i.v., ya que nos podría orientar al diagnóstico etiológico.
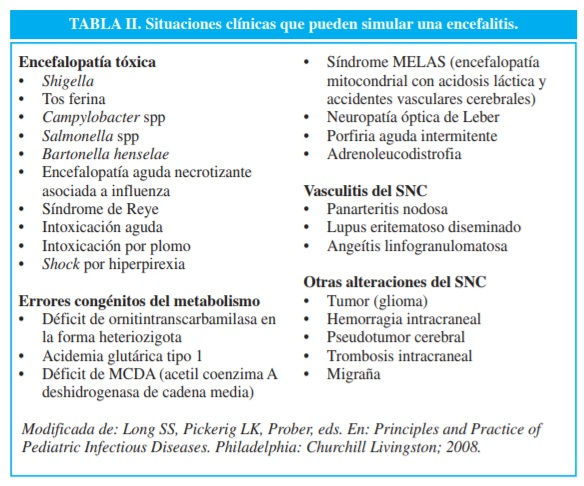
El diagnóstico diferencial con otras encefalopatías se resume en la tabla II.

PROFILAXIS
Las medidas preventivas pueden servir para evitar el desarrollo de esta enfermedad.
La inmunización sistemática ha disminuido los casos secundarios a enfermedades vacunales. Se plantea el desarrollo de nuevas vacunas para prevenir las encefalitis por virus como el enterovirus. También el control y erradicación de vectores transmisores muestran eficacia en la prevención de encefalitis en zonas endémicas: insecticidas, repelentes potentes, mosquiteras impregnadas en repelentes.
La profilaxis postexposición está indi cada para evitar la encefalitis por rabia, y el uso adecuado de los productos derivados de la carne para evitar la encefalopatía espongiforme (enfermedad de Jacob Creutfeld).
TRATAMIENTO
El tratamiento debe ser multidisciplinar, con la participación de especialistas de neurología, enfermedades infecciosas, neurocirugía y rehabilitación, entre otros.
En la fase aguda puede requerirse de cuidados intensivos, precisando ocasionalmente tratamiento anticonvulsivante y tratamiento de la hipertensión craneal.
El tratamiento será a su vez específico del agente etiológico e individualizado según la situación clínica del paciente.
Aciclovir IV es el único fármaco que ha demostrado eficacia para mejorar el pronóstico en encefalitis de virus del grupo herpes (VHS), y con frecuencia, se inicia de forma empírica en este tipo de cuadros.
También la encefalitis por varicela debe tratarse, siendo aciclovir el fármaco de elección y, como alternativa, Ganciclovir IV. No obstante, con respecto a la encefalitis originada por este virus, la mayoría de los cuadros son postvaricela, sucediendo por inflamación de carácter autoinmune. El aciclovir presenta eliminación renal, por lo que es importante la hidratación abundante para evitar la cristalización, evitando otros medicamentos nefrotóxicos al mismo tiempo. Ganciclovir y foscarnet IV se utilizan para el tratamiento de encefalitis por CMV. Corticoides e inmunomoduladores: han sido utilizados en la EMAD. Los corticoides a dosis elevadas e inmunoglobulina hiperinmune muestran resultados diversos en el tratamiento de la encefalitis aguda.
La plasmaféresis estaría indicada en casos refractarios. En las encefalitis por enterovirus no existen recomendaciones de tratamiento con inmunoglobulina i.v., si bien, recientemente se ha comprobado que este tratamiento puede resultar útil en los casos complicados diagnosticados mediante PCR. Esto se debe a que la barrera humoral es la fundamental en la defensa frente a estos virus. Su beneficio va a ser mayor por tanto en pacientes con inmunodeficiencia humoral y en neonatos, que no han formado todavía anticuerpos específicos.
No se encuentra recomendado todavía en las guías de tratamiento de encefalitis por enterovirus. En la encefalitis por VIH está indicado comenzar con tratamiento antirretroviral de gran actividad (TARGA).
Quizás comentar la buena evolución y, por tanto, dudosa eficacia del tratamiento de las encefalitis por Mycoplasma, Bartonella y VEB.
El tratamiento empírico de la meningitis bacteriana podría iniciarse si clínicamente está indicado.
SECUELAS
Las secuelas más frecuentes son desarrollo de focos epilépticos, déficit motor (espasticidad y ataxia), déficits cognitivos y en la memoria, y cambios mentales y también alteraciones en el comportamiento.
La posibilidad de que exista retraso del desarrollo intelectual y disminución de la función cognitiva nos obliga en estos niños a mantener un seguimiento cercano de su desarrollo psicomotor.
Referencias:
Protocolos diagnóstico-terapéuticos de la AEP: Infectología pediátrica
M.L. Navarro Gómez, F. González, M. Santos Sebastián, J. Saavedra Lozano, T. Hernández Sampelayo Matos Sección de Enfermedades Infecciosas Pediátricas. Hospital General Universitario Gregorio Marañón. Madrid



Comentarios